중심단어
Deglutition disorders, Gastrostomy, Fluoroscopy, Pneumoperitoneum
임상소견
뇌성마비와 후두연화증의 병력이 있는 환아로 시행한 단순 X-ray에서 마비성 장폐색 소견이 보여 비위관을 삽입하였음. 그 후 연하곤란과 체중감소가 있어 비위관 영양을 2달 간 지속하였지만 비위관이 자주 빠지는 증상이 발생하였고 원활한 식이 진행과 합병증 예방을 위하여 투시하 경피적 위창냄술(PRG)이 의뢰되었음.
진단명
latrogenic pneumoperitoneum after percutaneous radiologic gastrostomy
영상소견
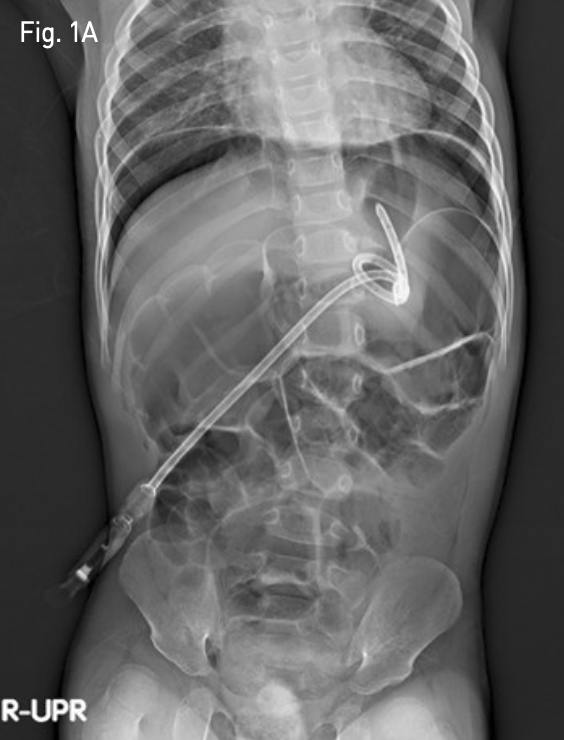
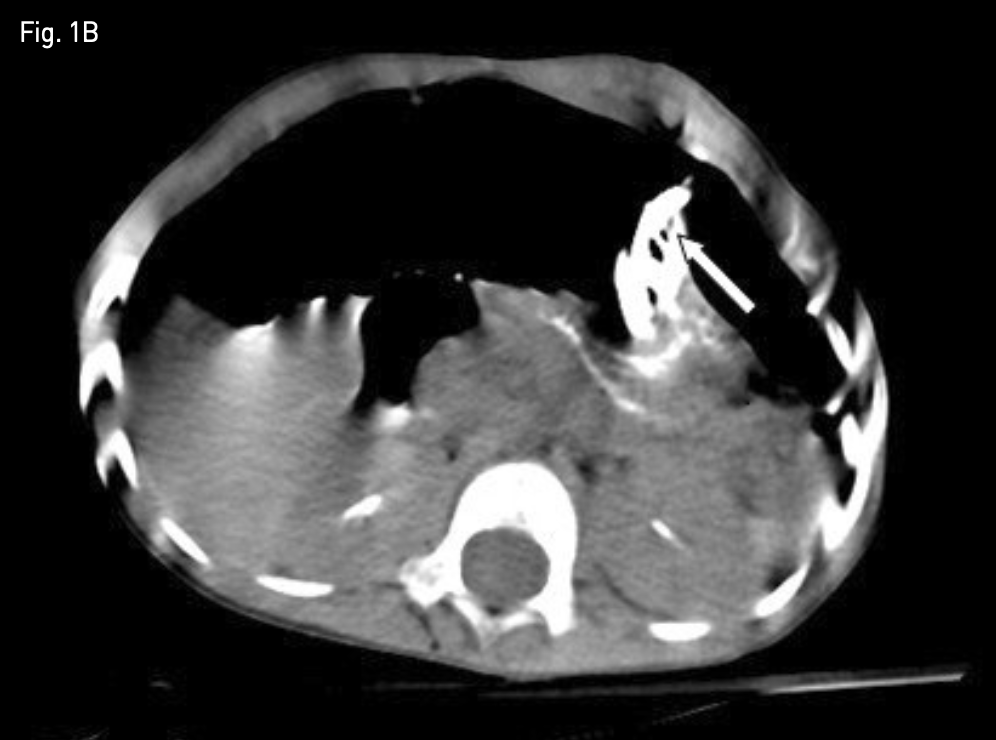
시술 다음 날 추적 관찰 단순 복부 X-ray 촬영에서 기복증이 발생하였고(Fig. 1A), 복부 CT에서는 위 전벽이 전복벽에 완전히 밀착되지 않았음을 확인하였다 (Fig. 1B). 기복증의 양이 작아 추적 관찰을 하였으나, 갈수록 양이 많아지고, 아울러 환아의 전신 상태가 나빠지기 시작하였음.
Fig. 1A
An upright abdomen roentgenogram, obtained 1 day after percutaneous radiologic gastrostomy shows large amount of pneumoperitoneum.
Fig. 1B
Non-contrast axial abdominal CT image, obtained 1 day after percutaneous radiologic gastrostomy shows significant gap between anterior abdominal wall and anterior wall of the stomach with first T-fastener (white arrow).
시술방법 및 재료
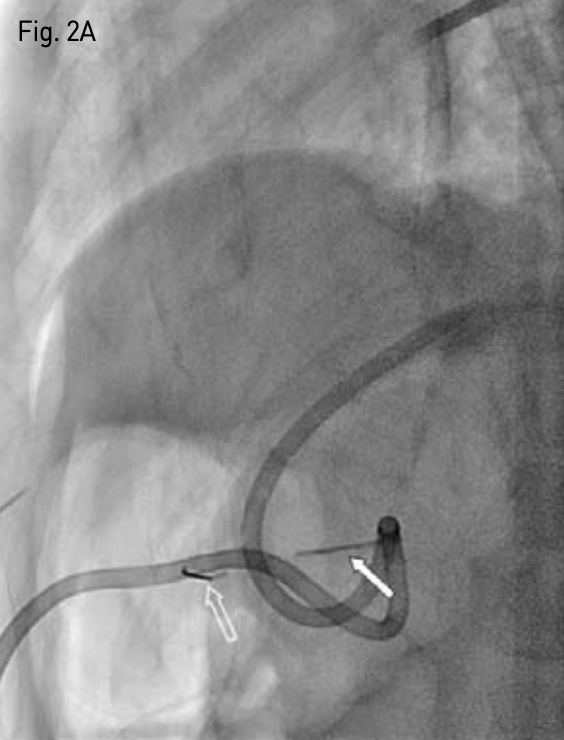
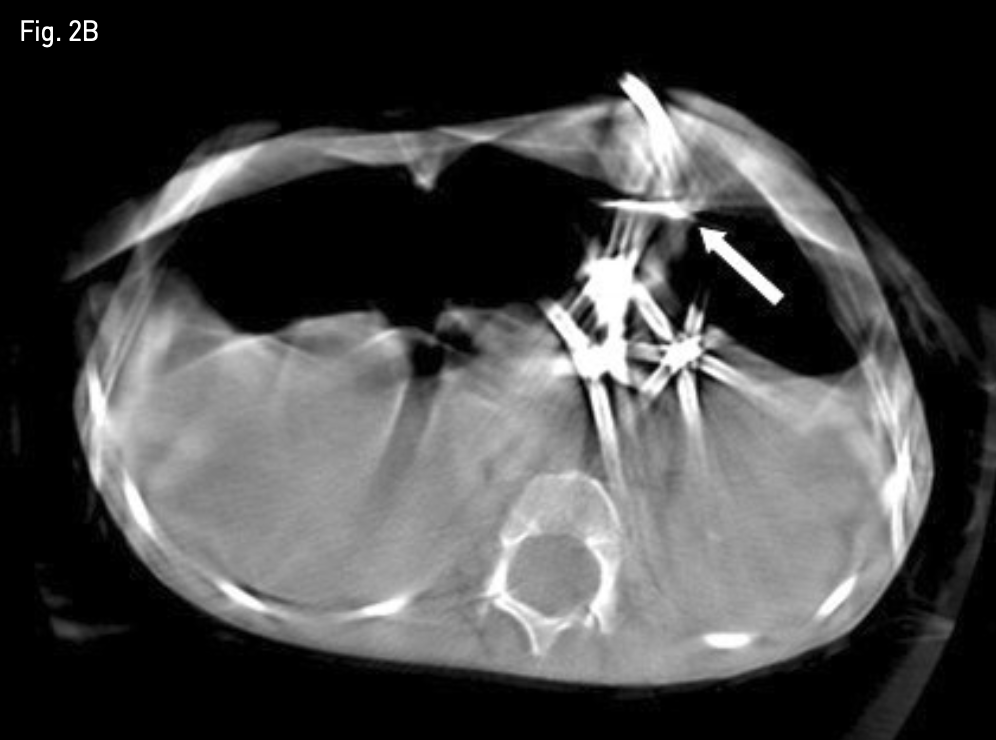
먼저 0.035-inch guide wire(Terumo, Tokyo, Japan)를 이미 거치되어 있던 12-Fr 위창냄술 튜브 (Cook, Bloomington, IN, USA)내로 진입시킨 후 제거하였다. 이후 신속히 4-Fr sheath(Cook, Bloomington, IN, USA)를 거치한 후 두 번째 T-fastener를 삽입하였고 적절한 힘으로 앞 복벽에 밀착시켰다. 이후 제시하였던 12-Fr 위창냄술 튜브(Cook, Bloomington, IN, USA)를 다시 삽입한 후 마지막으로 T자형 고정장치와 튜브를 피부에 고정하였다. 투시 장비로 측면상을 보았을 때, 첫번째 삽입하였던 T-fastener와 새로이 삽입한 T-fastener 간에 상당한 차이가 있음과, C-arm CT상 전복벽에 위전벽이 완전히 밀착되었음을 확인하였다(Fig. 2A-B). 조영제를 주입하여 튜브의 기능과 조영제의 복강내로 유출이 없음을 확인하였다.
Fig. 2A
A fluoroscopic image shows significant distance between first inserted T-fastener (white arrow) and second inserted T-fastener (open arrow).
Fig. 2B
Cone beam CT image shows significant gap between anterior abdominal wall and anterior wall of the stomach with first T-fastener (white arrow).
추적관찰
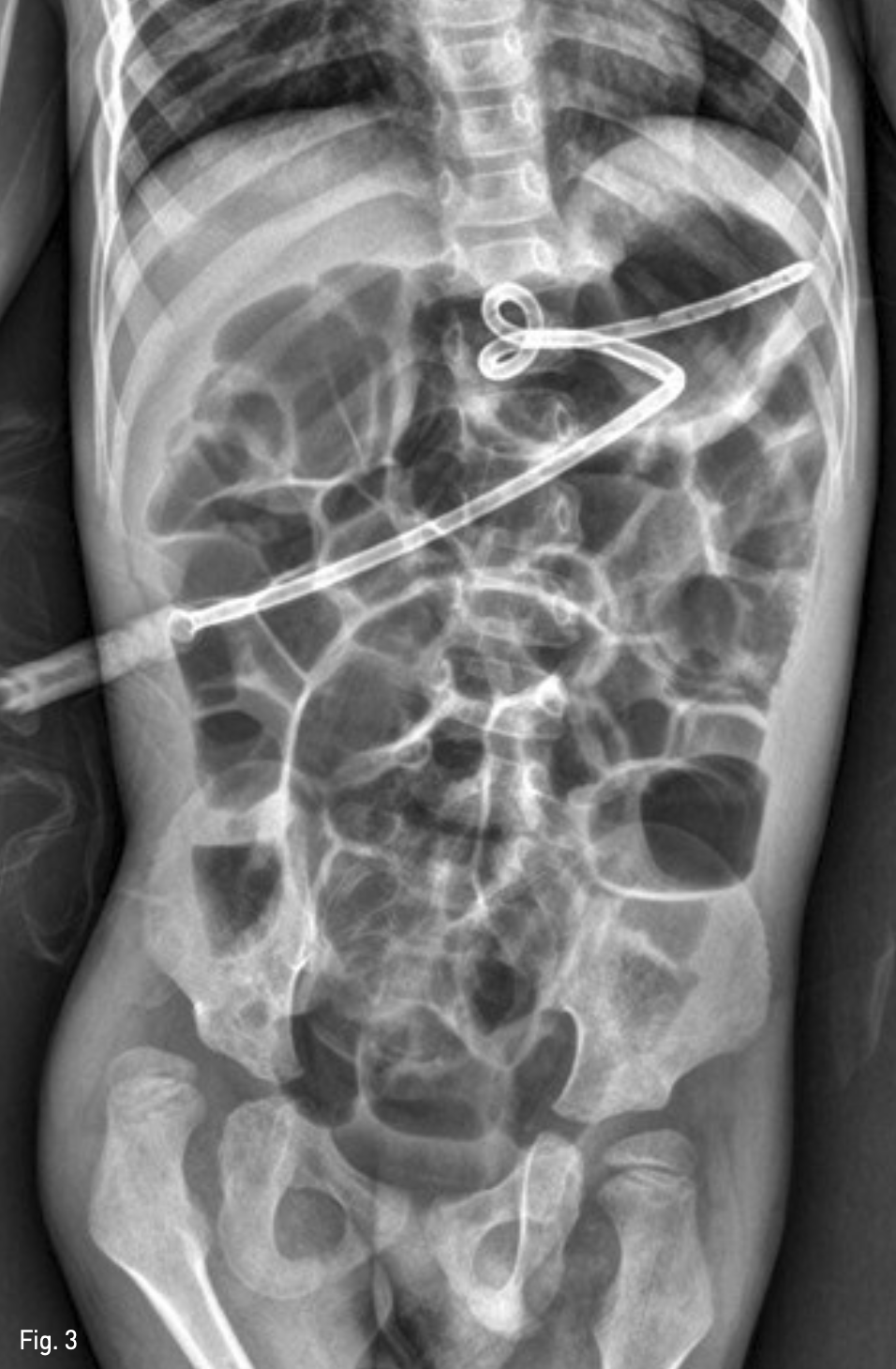
이후 기복증은 교정되었고(Fig. 3), 시술 1주일 후 마비성 장폐색도 좋아져 정상 퇴원하였음.
Fig. 3
Follow-up upright abdomen roentgenogram, obtained 1 week after T-fastener re-fixation shows dis appearance of pneumoperitoneum and improvement of paralytic ileus.
고찰
경장영양은 대개 신경학적 장애, 악성병변, 광범위한 화상환자들과 같이 경구적 영양섭취는 어렵지만 정상 위장관을 가지고 있는 환자들이 적응증이 된다. 경장영양을 위한 여러 가지 방법 중 위창냄술은 장기간 경장 영양을 공급하는 가장 표준적인 방법이 되어왔는데 크게 수술적 방법, 내시경적 방법, 그리고 투시하 방법으로 나눌 수 있다.
그 중에서도 피부경유 내시경하 위창냄술(percutaneous endoscopic gastrostomy, PEG), 피부경유 내시경하 위공장창냄술(percutaneous endoscopic gastrojejunostomy, PEGJ), 피부경유 투시하 위창냄술(percutaneous radiologic gastrostomy, PRG) 그리고 피부경유 투시하 위공장창냄술 (percutaneous radiologic gastrojejunostomy, PRGJ)와 같은 미세 침습적 기법들은 임상적으로 수술적 방법들을 대체해 오고 있다. 그간의 연구에서 투시하 위창냄술은 내시경을 이용한 위창냄술 보다도 기술적으로 더 높은 성공률과 보다 적은 합병증 발생률을 보여왔다. 이처럼 피부 경유 투시하 위창냄술(percutaneous radiologic gastrostomy, PRG)과 피부경유 투시 위공장창냄술 (percutaneous radiologic gastrojejunostomy, PRGJ)은 단지 국소 마취만으로도 안전하고 효과적으로 시행될 수 있으며 내시경을 이용한 접근이 어렵거나 위험한 경우 또는 고도의 식도폐색을 가진 환자에서 훌륭한 선택이 될 수 있다.
T- fastener를 이용한 위복벽 고정법을 통한 PRG와 PRGJ는 1986년 Brown 등에 의하여 처음으로 소개되었으며, 지금도 많은 interventional radiologist 들은 피부경유 투시하 위창냄술(percutaneous radiologic gastrostomy, PRG) 를 위해 T-fastener 를 이용한 위복벽 고정법을 이용한다.
T-fastener를 이용한 위복벽 고정법을 통한 PRG와 T-fastener를 이용한 위복벽 고정법을 통하지 않은 PRG를 비교분석한 한 연구에서 T-fastener를 이용한 위복벽 고정법을 통하지 않은 PRG의 주된 합병증 중 하나는 시술 종료 전 조영제를 주사하는 과정에서 guide wire와 dilator 가 복강내로 빠져 위창냄술 관이 복강 내로 위치하게 되는 경우였다. 반면 T-fastener를 이용한 위복벽 고정법을 통한 PRG에서 발생하는 주된 합병증은 T-fastener 부위의 통증 및 감염 혹은 피부 찰과상에 불과 했다. 따라서 모든 PRG 시술에는 T-fastener를 이용한 위복벽 고정법이 권고 된다.
앞서 살펴본 바와 같이 interventional radiologist 에 의해 수행되는 PRG는 안정적이고 장기적인 경장영 양을 할 수 있는 대표적인 방법이다.
PRG는 일반적으로 성공률이 100%에 육박하는 안전한 시술이지만 때론 minor한 합병증이 발생할 수 있으 므로 세심함 주의를 요한다고 할 수 있겠다.
참고문헌
1. Kalvin H, Messersmith R. Radiologic percutaneous gastrostomy and gastrojejunostomy with T-fastener gastropexy: aspects of importance to the endoscopist. Am J Gastroenterol 2006;101:2155-2159.
2.Lang EK, Allaei A, Abbey-Mensah G, et al. Percutaneous radiologic gastrostomy: results and analysis of factors contributing to complications. J La State Med Soc 2013;165:254-259.
3. Thornton FJ, Fotheringham T, Haslam PJ, McGrath FP, Keeling F, Lee MJ. Percutaneous radiologic gastrostomy with and without T-fastener gastropexy: a randomized comparison study. Cardiovasc Intervent Radiol 2002;25:467-471.
4. Sulkowski JP, De Roo AC, Nielsen J, et al. A comparison of pediatric gastrostomy tube placement techniques. Pediatr Surg Int 2016;32:269-275.
Citations
Citations to this article as recorded by